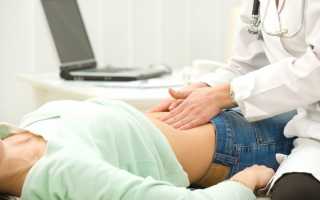
Мезаденит или мезентеральный лимфаденит – это состояние, при котором лимфоузлы в брюшной полости, особенно в брыжейке, увеличиваются в размерах из-за воспалительного процесса, происходящего внутри них. Увеличение лимфатических узлов не является самостоятельным заболеванием, а скорее является симптомом другой патологии различной этиологии, которая воздействует на организм.
Лимфаденопотия – механизм возникновения
Даже незначительное увеличение лимфатических узлов в организме человека вызывает тревогу, поскольку это свидетельствует о наличии патологического процесса внутри организма. Лимфоузлы являются своеобразными индикаторами заболевания. Когда в них попадают болезнетворные агенты, они вызывают ответную реакцию и повышенную выработку лимфоцитов. В результате лимфоузел увеличивается в размерах. При прогрессировании патологии в нем может развиться воспаление. Это поражение может затронуть один лимфатический узел или несколько сразу. Таким образом, даже скрытая патология в организме становится очевидной.
Как уже было упомянуто, увеличение лимфоузлов само по себе не является болезнью, но хроническое воспаление может привести к серьезным осложнениям. Чаще всего при лимфаденитах наблюдается острое течение заболевания. Пораженный узел увеличивается в размерах, его пальпация вызывает боль, кожа над узлом становится красной, а местная температура повышается. Эти симптомы являются достаточно характерными и требуют немедленного обращения к врачу.
Что касается мезентериальных лимфоузлов, их диагностика представляет определенные трудности. Поскольку они расположены в брюшной полости, воспаление в них невозможно диагностировать без проведения лабораторных исследований и инструментальных процедур.
Причины развития патологии
Точные причины увеличения забрюшинных и брыжеечных лимфоузлов невозможно определить однозначно. Однако, это происходит в основном из-за проникновения инфекций через кишечник или лимфу внутрь лимфоузлов.
Это поражение может быть вызвано любой инфекцией при определенных условиях:
- аденовирус или энтеровирусная инфекция;
- стрептококк и стафилококк;
- вирус Эпштейна-Бара (герпетический вирус 4-го типа);
- микобактерии;
- палочка Коха;
- сифилис;
- паразиты и простейшие;
- микробы, вызывающие бруцеллез.
Упомянутые выше вирусы, инфекции и бактерии являются патогенными и могут поражать любой из 500 лимфоузлов, расположенных в брюшной области.
Классификация
В зависимости от количества увеличенных лимфоузлов, патология классифицируется на три типа: локальная, регионарная и генерализованная. Локальное поражение затрагивает только один лимфоузел, в то время как регионарное увеличение узлов влияет на несколько соседних узлов. Генерализованная форма является самой тяжелой, так как вовлечены не менее трех групп лимфатических узлов, расположенных в разных частях тела.
Около 70% случаев увеличения лимфоузлов относятся к локальной форме патологии. Генерализованное воспаление узлов свидетельствует о серьезных проблемах в работе иммунной системы.
Также лимфаденопатию можно классифицировать по сроку давности: острая, хроническая и рецидивирующая. Мезаденит может принимать любую из этих трех форм. Стоит отметить, что в хронической форме в лимфоузлах наблюдается гнойное воспаление, которое распространяется по всему организму.
Некоторые специалисты также используют классификацию патологии по степени гиперплазии, но это разделение вызывает споры, так как размеры лимфоузлов в разных областях организма могут различаться даже в нормальном состоянии.
Симптоматика
Мезаденит – это патологическое состояние, о котором большинство людей не подозревает. Абдоминальные лимфоузлы находятся внутри брюшины, и их увеличение можно обнаружить только при помощи УЗИ.
Симптомы этого заболевания возникают внезапно и наиболее характерны для острого течения. Пациенты испытывают боли в животе, и в некоторых случаях невозможно точно указать место дискомфорта. Если увеличение лимфоузлов происходит в нижней правой части живота, больные часто путают это с аппендицитом, так как болевой синдром и другие симптомы очень похожи:
- Повышение температуры тела.
- Тошнота и рвота.
- Потеря аппетита и боль в желудке.
- Диарея или запор.
- Учащенное сердцебиение.
- Увеличение селезенки и печени.
- Сухость во рту и обезвоживание.
Если симптомы игнорируются в течение длительного времени, пациент может столкнуться с неприятными последствиями, такими как перитонит, кишечная непроходимость и другие серьезные заболевания. Это происходит потому, что без должного лечения лимфоузлы начинают гноиться.
Хроническая форма заболевания менее заметна для человека, клиническая картина размыта и редко вызывает беспокойство. Болевой синдром практически отсутствует, боль ощущается только при физической нагрузке.
Данная патология часто встречается у детей. По статистике, девочки болеют реже, чем мальчики. Возрастной диапазон составляет от 6 до 13 лет. Симптомы не отличаются от мезаденита у взрослых. При пальпации живота можно обнаружить его напряжение, что связано с образованием лимфоидных фолликулов. Важно обратиться к специалисту, чтобы избежать осложнений и начать необходимое лечение вовремя.
Осложнения мезентерального лимфаденита
Мезаденит требует обязательного лечения, так как игнорирование этой патологии может быть чрезвычайно опасным для здоровья человека. Если не обратиться к специалисту вовремя, возникает риск развития абсцесса или перитонита из-за гноения лимфатических узлов.
Генерализованный лимфаденит в крайне тяжелых случаях затрагивает всю лимфатическую систему организма, приводя к воспалению и увеличению узлов по всему телу. Такие осложнения чаще всего наблюдаются у пациентов, страдающих туберкулезом, в остальных ситуациях это редкое явление.
Постановка диагноза
При обнаружении указанных признаков, необходимо немедленно обратиться к специалисту и пройти соответствующее обследование. Для точного постановления диагноза требуется проведение комплексного лабораторно-инструментального исследования пациента. В первую очередь необходимо исключить воспаление аппендикса, так как боль в нижней части живота может указывать на этот диагноз.
Врач сначала собирает информацию о предыдущих заболеваниях. Для выявления возможного вызывающего фактора задаются вопросы о травмах, переливаниях крови, трансплантациях, месте работы, путешествиях в последнее время и т.д. Во время осмотра специалист проверяет состояние слизистых оболочек и пальпирует живот для определения наличия или отсутствия опухолей.
Необходимо провести ряд лабораторных исследований:
- Полный анализ крови и мочи.
- Биохимическое исследование крови.
- Общий анализ кала.
- Тест на скрытую кровь в кале.
- Серологические анализы.
- Проба Вассермана.
Точный и однозначный диагноз можно поставить только после результатов УЗИ или рентгена. Только после установления причины развития заболевания назначается соответствующая медикаментозная терапия. Если принимать меры только для устранения симптомов, то через некоторое время возникнут рецидивы.
Этиология
На основе проведенных исследований можно выявить основные причины возникновения патологического состояния. В большинстве случаев, увеличение лимфоузлов вызывается следующими факторами:
- Различные инфекционные заболевания;
- Вирусные инфекции;
- Травмы и повреждения;
- Длительное применение определенных лекарственных препаратов.
Лимфаденопатия брюшной полости чаще всего наблюдается у детей. Это связано с проникновением вирусных и бактериальных инфекций. Однако, данное состояние требует немедленного вмешательства специалиста, так как может указывать на серьезное инфицирование организма.
Симптомы лимфаденопатии
Основным признаком лимфаденопатии является увеличение размеров лимфатических узлов. Кроме этого, сопутствующими симптомами могут быть:
- Появление высыпаний на коже;
- Ощущение холода;
- Повышение температуры тела;
- Избыточная потливость, особенно ночью;
- Увеличение размеров селезенки и печени;
- Резкое непричинное снижение веса;
- Отеки;
- Болезненность лимфатических узлов – еще один важный признак лимфаденопатии.
Причины лимфаденопатии
Развитие состояния патосостояния может быть вызвано множеством причин, включая:
- Инфекционное поражение лимфатических узлов;
- Поражение бактериальной инфекцией. Эта причина часто встречается у пациентов с туберкулезом, сифилисом, бруцеллезом;
- Вирусные заболевания (гепатит, ВИЧ, цитомегаловирус);
- Грибковые инфекции (кокцидиомикоз, гистоплазмоз, актиномикоз);
- Паразитарные инфекции (трипаносомоз, лямблиоз, токсоплазмоз, филяриоз, токсокароз);
- Венерическая лимфогранулема (хламидиоз);
- Метастазирование в лимфатические узлы при онкологических заболеваниях;
- Саркоидоз, ревматоидный артрит, эндокринопатия;
- Длительное применение определенных лекарственных препаратов.
В зависимости от расположения воспаленных органов лимфатической системы можно сделать вывод о наличии у пациента различных заболеваний.
Абдоминальная лимфаденопатия может указывать на развитие инфекции, которая распространяется по всему организму.
Подчелюстная лимфаденопатия может свидетельствовать о возможных опухолевых процессах, кариозных поражениях или заболеваниях горла, носа и ушей.
По характеру течения лимфаденопатия делится на два вида: острую и хроническую. При острой форме патологии органы лимфатической системы становятся болезненными, температура тела быстро повышается, появляются отеки.
Хроническая лимфаденопатия характеризуется слабыми симптомами и продолжительным течением. Симптомы усиливаются при ослаблении организма и обострении хронических заболеваний, и исчезают после наступления ремиссии. Часто паховая лимфаденопатия принимает хроническую форму, она часто возникает в результате половых инфекций. Эти инфекции могут быть долго лечиться или вообще не поддаваться коррекции, поэтому лимфатические узлы постоянно увеличены.
Патосостояние может быть специфическим и неспецифическим. Неспецифическая лимфаденопатия – это состояние, при котором у пациентов с локальным лимфаденитом наблюдаются неспецифические изменения узла, характерные для воспалительного процесса.
Классификация
Формы лимфаденопатии могут быть классифицированы на 3 типа в зависимости от расположения и характера проявления патологии:
- Генерализованный тип;
- Реактивный;
- Локальный.
Генерализованная лимфаденопатия
Генерализованная лимфаденопатия является одной из самых сложных форм этого состояния. Она может затронуть любую область организма и характеризуется изменением состояния 3 и более групп лимфоорганов. Причины этой патологии могут быть следующими:
- Аутоиммунные расстройства;
- Аллергические реакции;
- Инфекционные и воспалительные поражения острого характера.
Реактивная лимфаденопатия
Реактивная лимфаденопатия развивается в результате инфекционного поражения организма человека. Она может затронуть разное количество лимфатических узлов. Состояние обычно протекает без симптомов и не сопровождается болезненными ощущениями.
Локальная
Локальная форма характеризуется поражением определенной группы лимфоорганов и является наиболее распространенным типом заболевания (более 70% случаев).
Стадии развития
В развитии лимфаденопатии происходят определенные этапы:
- Острая форма патологии;
- Хроническое течение заболевания;
- Рецидивирующее изменение органов лимфосистемы.
Каждая из этих разновидностей лимфаденопатии может прогрессировать в опухолевую форму и представляет серьезную угрозу для пациента.
Лимфаденопатия брюшной полости
Лимфаденопатия брюшной полости – это состояние, при котором лимфатические сосуды увеличиваются в размерах.
В большинстве случаев лимфаденопатия брюшной полости имеет локальную форму, когда изменения затрагивают только один узел.
Однако, региональная форма заболевания, которая поражает несколько узлов, расположенных в одной области или в двух соседних анатомических участках, встречается гораздо реже.
Симптомы, характеризующие поражение лимфоорганов брюшной полости, включают:
- Увеличение размеров печени и селезенки;
- Избыточное потоотделение, особенно ночью;
- Повышение температуры тела.
Лимфаденопатия молочной железы
Увеличение лимфатических узлов в грудной железе может быть признаком развития опасных процессов, включая онкологические заболевания.
В большинстве случаев, увеличение лимфоузлов в верхней части грудной железы является доброкачественным. Однако, более тревожным симптомом является увеличение узлов в нижней области груди, так как это может указывать на развитие онкологического процесса.
Лимфаденопатия средостения легких
Средостение – это пространство, которое образуется в полости грудной клетки. Спереди данная анатомическая область ограничена грудной клеткой, сзади – позвоночным столбом. По обеим сторонам от этой структуры расположены плевральные полости.
Лимфаденопатия лимфоузлов средостения указывает на наличие основного заболевания. Вместе с патологическим процессом в области легких, может возникнуть изменение состояния узлов шейной области.
Клинические проявления:
- Приступы кашля;
- Затруднения и болезненность при глотании;
- Нарушения дыхательной функции (затруднения вдоха-выдоха);
- Повышение температуры тела;
- Болевой синдром в области грудины.
Развитие патологического процесса в легких может привести к серьезным инфекционным заболеваниям (саркоидоз, туберкулез) или травмам. Вредные привычки, такие как курение и алкоголизм, могут способствовать возникновению этого состояния.
Лимфаденопатия средостения сопровождается яркой симптоматикой. Развитие патологического процесса сопровождается следующими проявлениями:
- Острый интенсивный болевой синдром в области груди;
- Выпадение глазного яблока;
- Приступы головной боли, шум в голове;
- Изменение голоса (осиплость);
- Проблемы с глотанием;
- В некоторых случаях может наблюдаться цианоз лица, отеки вен шеи.
При хроническом течении патологии, симптоматика становится более широкой:
- Повышение температуры тела;
- Отеки рук и ног;
- Сильная слабость, быстрая утомляемость;
- Нарушения сердечного ритма;
- Инфекционные заболевания ЛОР-органов (ангина, фарингит);
- Увеличение селезенки и печени.
Медиастинальная лимфаденопатия легких является редкой и сложно диагностируемой патологией. Это состояние не является отдельным заболеванием, а является симптомом серьезной основной патологии.
В начальной стадии, при незначительном увеличении узлов, данная форма лимфаденопатии может не проявляться. Прогрессирование патологии, при котором увеличившиеся лимфатические органы начинают оказывать давление на соседние органы и ткани, сопровождается следующей симптоматикой:
- Болезненные ощущения в области груди;
- Сдавление нервных корешков области гортани, что приводит к осиплости;
- Приступы кашля, нарушение дыхательной функции;
- Сдавление пищевода, вызывающее проблемы с глотанием;
- Сдавление вен, вызывающее отеки лица, шеи и плеч.
Подобные проявления могут сопровождать не только лимфаденопатию, но и другие патологии. Поэтому пациентам с такой симптоматикой назначается комплексное диагностическое обследование. Необходимо провести компьютерную томографию грудной клетки, ультразвуковое и рентгенологическое исследования, а также анализы крови и мочи.
При обнаружении увеличенных медиастинальных узлов необходимо провести биопсию для детального определения природы патологии: инфекционно-воспалительный процесс, саркоидоз или онкологическое поражение.
Лимфаденопатия корней легких является достаточно распространенным явлением. Одностороннее увеличение данной области характерно для туберкулезного бронхоаденита, а двустороннее поражение может указывать на начальную стадию саркоидоза. На второй стадии болезни Бенье воспалительный процесс распространяется на легкие, но прикорневая лимфаденопатия постепенно уменьшается.
Одностороннее увеличение корней легких может свидетельствовать о метастазировании в лимфатические узлы данной области. В большинстве случаев метастазы распространяются из соответствующего органа. Увеличение корня легкого может также сопровождаться злокачественными лимфомами, когда поражаются прикорневые узлы органа.
Парааортальная лимфаденопатия – это состояние, при котором сосуды, отводящие лимфу из тканей и органов, расположенных в забрюшинном пространстве, увеличиваются. Эта патология развивается в результате прогрессирования серьезного заболевания в организме человека. В большинстве случаев, это состояние указывает на развитие онкологических заболеваний. Для точного определения первопричины парааортальной патологии необходимо провести ряд лабораторно-инструментальных исследований.
Подчелюстная лимфаденопатия
Подчелюстная лимфаденопатия – это состояние, при котором лимфатические узлы в области подчелюстного пространства увеличиваются в размерах. Это происходит из-за близкого расположения этих узлов к зоне воздействия различных инфекций. Характерно, что данное состояние обычно не сопровождается симптомами.
Основной причиной развития подчелюстной лимфаденопатии являются инфекционные заболевания. Если патология определена вовремя, то лечение увеличенных лимфоузлов подчелюстной области может быть успешным, и прогноз на полное выздоровление будет благоприятным. Однако, если болезнь протекает без контроля, диагностика и лечение задерживаются, то могут возникнуть серьезные осложнения и последствия.
Подмышечная лимфаденопатия
Данный вид патологического состояния может возникнуть в результате инфекционного поражения или травмы в области подмышечной впадины. Увеличение лимфатических узлов в этой области может указывать на наличие воспалительных процессов в молочной железе, включая онкологические заболевания. Поэтому, даже при небольшом увеличении лимфатических узлов под мышкой, важно обратиться к врачу-специалисту.
Лимфаденопатия шейных лимфоузлов
Лимфаденопатия шейных лимфоузлов – это изменение состояния, при котором лимфатические узлы в шейной области (подбородок, затылок, небо, подчелюстное и околоушное пространство) увеличиваются в размере. Специалист определяет степень поражения и увеличения узлов в этой области.
Причины увеличения шейных лимфоузлов могут быть различными. Наиболее распространенные из них включают:
- Грибковые инфекции;
- Паразитарные инфекции;
- Бактериальные инфекции;
- Вирусные инфекции тканей и органов шеи;
- Корь;
- Цитомегаловирус;
- Инфекционный мононуклеоз;
- СПИД и ВИЧ;
- Токсоплазмоз;
- Саркоидоз;
- Онкологические заболевания крови.
Увеличение шейных лимфоузлов может быть вызвано различными причинами, поэтому, независимо от симптомов и степени дискомфорта, если есть даже малейшие подозрения, стоит немедленно обратиться к терапевту. Это поможет быстро лечить заболевание и предотвратить развитие более серьезных проблем.
В большинстве случаев шейная лимфаденопатия сопровождается болезненными ощущениями, но даже если нет явного болевого синдрома, это не означает отсутствие воспалительного процесса. Возможно, есть другие причины.
Диагностические процедуры
Врач проводит сбор информации о медицинской истории пациента, чтобы выявить возможные причины поражения органов лимфатической системы. Множество заболеваний могут быть связаны с этим состоянием. Поэтому, чтобы точно определить первоначальную причину изменений в лимфатических узлах, степень развития патологии и характер основного заболевания, необходимо провести ряд диагностических процедур.
Основные методы диагностики включают:
- Анализы на выявление ВИЧ и гепатита;
- Подробный анализ крови;
- Ультразвуковое исследование органов брюшной и грудной полости, а также пораженных лимфатических узлов;
- Гистологические исследования биоптата;
- Рентгенография;
- Обследования на томографе (КТ, МРТ).
Лечение лимфаденопатии
Выбор лечебного направления зависит от поставленного диагноза. При назначении терапевтического курса, специалист учитывает следующие факторы:
- Возраст и индивидуальные особенности пациента;
- Наличие хронических заболеваний;
- Образ жизни (вредные привычки);
- Результаты обследования.
Важно отметить, что самоназначение препаратов и лечение лимфаденопатии средствами народной медицины категорически запрещены. Такие действия могут ухудшить состояние и привести к развитию тяжелых осложнений и последствий.
Первичная терапия направлена на устранение заболевания, которое стало первопричиной изменений в органах лимфосистемы.
Антибиотикотерапия применяется для лечения лимфаденопатии шейных лимфоузлов в случаях развития гнойной инфекции или бактериальных поражений. В некоторых случаях, острое гнойное образование может потребовать хирургического вмешательства или дренирования.
Противовирусные препараты и иммуномодуляторы назначаются при вирусных поражениях организма.
Если присутствует болевой синдром, то назначается прием антибиотиков для снятия симптомов.
В большинстве случаев, когда первопричина патологии была устранена, состояние узлов может нормализоваться в течение 4-6 недель. Если лимфаденопатия сохраняется после проведенного лечения, то проводится биопсия и назначается новый лечебный план на основе результатов процедуры.
Профилактика лимфаденопатии
Развитие лимфаденопатии является признаком возникновения патологических процессов в организме. Это состояние может указывать на различные нарушения – от ОРВИ до более серьезных заболеваний, включая опасные опухоли. Любые изменения в состоянии лимфоузлов, такие как увеличение размеров, уплотнение или болезненность, должны быть немедленно сообщены врачу.
Существуют несколько основных мер профилактики:
- Укрепление иммунитета: регулярная физическая активность, сбалансированное питание, отказ от вредных привычек и поддержание стабильного психоэмоционального состояния. Сильная иммунная система способна справиться с множеством заболеваний и патологических состояний, включая лимфаденопатию;
- Регулярные визиты к терапевту для контроля за уже имеющимися заболеваниями и предотвращения новых патологий;
- Немедленное обращение к врачу при обнаружении изменений в состоянии лимфатической системы, что позволит своевременно выявить первопричину и лечить патологию.
Возможные осложнения патологического состояния
Несвоевременное лечение и неподконтрольное прогрессирование состояния в течение длительного времени могут вызвать серьезные осложнения, такие как:
- Гнойное размягчение, растворение пораженного узла и развитие абсцессов и свищевых ходов;
- Кровотечение, вызванное проникновением в сосудистую стенку;
- Закупорка вен на пораженном участке;
- Нарушение лимфотока в пораженной области, что может привести к развитию лимфостаза;
- Заражение крови.
Своевременное и адекватное лечение поможет избавиться от патологического состояния, предотвратить возможные последствия и серьезные осложнения.
Лимфаденопотия – механизм возникновения
Даже небольшое увеличение лимфатических узлов в организме человека вызывает беспокойство, так как это указывает на наличие патологического процесса. Лимфоузлы являются своеобразными индикаторами. Когда в них попадают болезнетворные агенты, они вызывают ответную реакцию и повышенную выработку лимфоцитов. Это приводит к увеличению размеров лимфоузла. При прогрессировании патологии в узле может развиться воспаление. Одним узлом может быть поражено или несколько сразу. Таким образом, скрытая патология в организме становится очевидной.
Как уже упоминалось ранее, увеличение лимфоузлов само по себе не является заболеванием, но хронический воспалительный процесс может привести к серьезным осложнениям. Чаще всего лимфадениты имеют острое течение. Пораженный узел увеличивается в размерах, его пальпация вызывает боль, кожа над узлом становится гиперемированной, а местно повышается температура. Эти симптомы являются достаточно характерными и требуют немедленного обращения к врачу.
Что касается мезентериальных лимфоузлов, их диагностика представляет определенные трудности. Поскольку они расположены в брюшной полости, воспаление в них невозможно определить без проведения лабораторных и инструментальных исследований.
Причины развития патологии
Точные и однозначные причины увеличения забрюшинных и брыжеечных лимфоузлов невозможно определить. Однако, это происходит в основном из-за того, что инфекции проникают внутрь лимфоузлов через кишечник или лимфу.
Любая инфекция может вызвать это поражение при определенных условиях. Среди них:
- аденовирус или энтеровирусная инфекция;
- стрептококк и стафилококк;
- вирус Эпштейна-Бара (герпетический вирус 4-го типа);
- микобактерии;
- палочка Коха;
- сифилис;
- паразиты и простейшие;
- микробы, вызывающие бруцеллез.
Указанные выше вирусы, инфекции и бактерии являются патогенными и могут поразить любой из 500 лимфоузлов, находящихся в брюшной области.
Классификация
В зависимости от количества увеличенных лимфоузлов, патология может быть классифицирована на три типа:
- Локальная форма
- Регионарная форма
- Генерализованная форма
Локальное поражение затрагивает только один лимфоузел, в то время как регионарное увеличение узлов относится к нескольким узлам, расположенным рядом друг с другом. Генерализованная форма является самой тяжелой, так как вовлечены не менее трех групп лимфатических узлов, находящихся в различных частях тела.
Около 70% случаев увеличения лимфоузлов относятся к локальной форме патологии. Генерализованное воспаление в узлах свидетельствует о серьезных проблемах в работе иммунной системы.
Еще одна классификация лимфаденопатии основана на продолжительности заболевания:
- Острая форма
- Хроническая форма
- Рецидивирующая форма
Мезаденит может принимать любую из этих трех форм. Однако стоит отметить, что в хронической форме в лимфоузлах наблюдается гнойное воспаление, которое распространяется по всему организму.
Некоторые специалисты используют классификацию патологии по степени гиперплазии, но это разделение вызывает споры, поскольку лимфоузлы в разных областях организма имеют разные размеры, даже в нормальном состоянии.
Симптоматика
Мезаденит – это заболевание, о котором большинство людей не знают. Абдоминальные лимфоузлы находятся внутри брюшины, и их увеличение можно обнаружить только с помощью УЗИ.
Симптомы болезни возникают внезапно и чаще всего проявляются при острой форме. Пациенты испытывают боли в животе, иногда не могут указать точное место дискомфорта. Если увеличение лимфоузлов происходит в нижней правой части живота, больные часто путают это с аппендицитом, так как симптомы очень похожи:
- Повышение температуры тела.
- Тошнота и рвота.
- Потеря аппетита и боль в желудке.
- Диарея или запор.
- Учащенное сердцебиение.
- Увеличение селезенки и печени.
- Сухость во рту и обезвоживание.
Если симптомы игнорируются в течение длительного времени, пациент может столкнуться с неприятными последствиями, такими как перитонит, кишечная непроходимость и другие серьезные заболевания. Это происходит потому, что без должного лечения лимфоузлы начинают гноиться.
Хроническая форма заболевания менее заметна для человека, клиническая картина размыта и редко вызывает беспокойство. Болевой синдром практически отсутствует, боль возникает только при физической нагрузке.
Данное заболевание часто встречается у детей. По статистике, мальчики болеют чаще, чем девочки. Оно может возникнуть в возрасте от 6 до 13 лет. Симптомы не отличаются от мезаденита у взрослых. При пальпации живота можно почувствовать его напряжение, что связано с образованием лимфоидных фолликулов. Важно обратиться к специалисту, чтобы избежать осложнений и начать необходимое лечение вовремя.
Осложнения мезентерального лимфаденита
Мезаденит требует немедленного лечения, так как игнорирование этой патологии может быть крайне опасным для здоровья человека. Если не обратиться к специалисту вовремя, возникает риск развития абсцесса или перитонита из-за гноения лимфатических узлов.
В случаях тяжелого генерализованного лимфаденита вся лимфатическая система человека поражается, что приводит к воспалению и увеличению узлов по всему организму. Эти осложнения чаще всего наблюдаются у пациентов, страдающих туберкулезом, в остальных случаях они встречаются редко.
Постановка диагноза
При обнаружении указанных признаков, необходимо немедленно обратиться к специалисту и пройти комплексное лабораторное и инструментальное обследование. В первую очередь врач должен исключить воспаление аппендикса, так как боль в нижней части живота может указывать на этот диагноз.
Врач сначала собирает информацию о предыдущих заболеваниях. Для выявления возможного вызывающего фактора задаются вопросы о травмах, переливании крови, трансплантациях, месте работы, недавних путешествиях и т. д. Во время осмотра специалист проверяет состояние слизистых оболочек и пальпирует живот, чтобы определить наличие или отсутствие опухолей.
Необходимо провести ряд лабораторных исследований:
- Полный анализ крови и мочи.
- Биохимическое исследование крови.
- Общий анализ кала.
- Анализ кала на скрытую кровь.
- Серологические анализы.
- Проба Вассермана.
Точный и однозначный диагноз может быть поставлен только после результатов УЗИ или рентгена. Только после установления причины заболевания назначается медикаментозное лечение. Если принимать меры только для устранения симптомов, то через некоторое время возможны рецидивы.
Особенности симптоматики
Разобравшись в определении забрюшинной (брюшной, или абдоминальной) лимфаденопатии, важно знать, как проявляется это нарушение. В целом, типичные признаки увеличения лимфатических узлов в брюшной полости включают:
- Ухудшение аппетита.
- Боли в области живота.
- Метеоризм и чувство тяжести.
- Сильная слабость.
- Быстрая утомляемость.
- Ночная потливость.
- Кожные высыпания.
При проведении ультразвукового исследования (УЗИ) можно заметить изменения внутренней поверхности брюшной полости, а также увеличение селезенки и печени. Однако, эти признаки обычно не вызывают дискомфорта.
Часто при лимфаденопатии забрюшинных лимфоузлов наблюдаются симптомы общего недомогания, такие как слабость, умеренное повышение температуры тела и быстрая утомляемость. Пациенты также часто отмечают ухудшение сна, ночную потливость и приливы.
Самостоятельное прощупывание живота не вызывает дискомфорта. При лимфаденопатии важно обращать внимание, прежде всего, на общие симптомы, так как лимфоузлы в брюшной полости находятся глубоко и не могут быть пальпированы.
Проблема заключается в том, что пациенты редко обращают внимание на такие симптомы, связывая их с пищевым отравлением, простудным заболеванием или перенапряжением.
Почему появляется заболевание
Брюшная полость играет важную роль в организме и содержит множество лимфоузлов, которые выполняют функцию очистки лимфы от бактерий, инородных веществ и вредных веществ. Лимфаденопатия может быть связана с различными заболеваниями. Причиной развития этих заболеваний является инфекционный агент, который поражает брюшную полость и приводит к расширению лимфоузлов (лимфаденопатии).
- Вирусная лимфаденопатия может быть следствием гепатита, кори или ВИЧ-инфекции;
- Бактериальная лимфаденопатия указывает на наличие пиогенных бактерий и связана с болезнями, такими как кошачья царапина, бруцеллез, туляремия, чума и сифилис;
- Микобактериальная лимфаденопатия связана с развитием туберкулеза;
- Грибковые инфекции также могут вызывать лимфаденопатию;
- Лимфогранулема может быть признаком венерического заболевания;
- Некоторые заболевания, такие как токсоплазмоз и филяриатоз, также могут вызывать лимфаденопатию;
- Лимфаденопатия может быть вызвана аллергической реакцией на аллерген.
Если пациент имел травмы в области лимфатических узлов, это также может привести к их расширению. Важно сообщить об этом лечащему врачу. Часто лимфаденопатия может развиваться после приема сильных лекарственных препаратов, таких как аллопуринол, пенициллин, каптоприл и цефалоспорин.
Виды нарушения
Абдоминальная лимфаденопатия характеризуется различной локализацией увеличенных лимфоузлов, нарушением и количеством пораженных узлов.

Лимфаденопатия в забрюшинном пространстве, увеличение брыжеечных узлов и внутрибрюшных лимфоузлов – все это разновидности локализации данного заболевания. Лимфаденопатия брыжейки кишечника часто сопровождается метеоризмом и резями в кишечнике, в то время как остальные симптомы не зависят от точной локализации увеличенных узлов в области живота.
Абдоминальная лимфаденопатия может быть классифицирована по количеству пораженных узлов:
- локальная форма, характеризующаяся увеличением одного лимфатического узла в брюшной полости;
- регионарная форма, при которой несколько узлов увеличиваются в одной зоне (в данном случае – в брюшной полости);
- генерализованная форма, когда увеличивается более трех групп узлов.
Острая форма характеризуется первичным проявлением патологии, обычно связанной с инфекционными заболеваниями. Хроническая форма возникает, когда основное заболевание не было вылечено, но его симптомы ушли, либо при неадекватной терапии причин увеличения лимфатических узлов. В таких случаях узлы остаются увеличенными, но острая симптоматика исчезает.
Вне зависимости от формы, все патологии, связанные с абдоминальной лимфаденопатией, являются потенциально опасными и требуют своевременного лечения.
Лимфаденопатия брюшной полости забрюшинная, мезентериальная: что это такое
Единой систематизации лимфаденопатии не существует, ее виды выделяют на основе месторасположения увеличения и числе очагов, по сроку течения состояния, размеру поражений.
Интересно! В человеческом организме существует более 500 лимфоузлов, которые объединены в группы количеством по 8–10.
Локальная
Лимфатический узел увеличивается в определенном участке, т.е. очаг воспаления локализуется в одном или группе узлов конкретной области тела (локтевой сгиб, подмышечная впадина, коленный сгиб, паховая область, шея, брюшная и грудная полость). Эта форма лимфаденопатии является самой простой и распространенной.
Регионарная
Наблюдается одновременное увеличение сосудов в одной или смежных областях. Например, брюшные и паховые лимфоузлы. Регионарный тип заболевания встречается реже.
Генерализованная
Происходит расширение лимфатических узлов в разных областях тела (как соседних, так и далеких), с множеством очагов воспаления, включая брюшную полость. Эта форма является тяжелой и характерна для таких заболеваний, как ВИЧ, туберкулез, токсоплазмоз, цитомегаловирусная инфекция, бруцеллез и другие.
В зависимости от срока возникновения лимфаденопатии, выделяют следующие степени:
- Острая – интенсивная симптоматика (болезненность в брюшной полости, отек, повышенная температура) купируется или излечивается;
- Хроническая – лимфаденопатия постоянно присутствует (может никак не проявляться), появляются осложнения;
- Рецидивирующая – повторение состояния (возвращаются симптомы невылеченной болезни брюшной полости).
Лимфаденопатия определяется по размерам.
- I степень — 50–150 мм;
- II степень — 150–250 мм;
- III степень — 250 мм и более.
Забрюшинная лимфаденопатия – патологическое увеличение лимфатических узлов и последующее развитие воспалительного процесса в них. Это состояние представляет собой один из симптомов многих заболеваний различного происхождения, но не самостоятельной патологией.
При затяжном течении лимфаденопатии переходит в самостоятельную патологию и может привести к тяжелым осложнениям. В статье разберемся, что это такое – забрюшинная лимфаденопатия, и как ее лечить.
Даже незначительное увеличение лимфатических узлов – четкий сигнал о явном или скрытом патологическом процессе в организме. Лимфатические узлы выполняют роль естественного фильтра, связанного с кровеносной системой. Их основная функция – очищать кровь от потенциально опасных микроорганизмов.
При попадании инфекции в лимфатические узлы может развиться воспалительная реакция, захватывающая один из них, несколько лимфатических узлов или несколько групп.
Реакция лимфатических узлов на патологические процессы в организме может развиваться как самостоятельное воспалительное заболевание или как сопутствующий симптом другой патологии. Воспаление лимфатических узлов называют лимфаденитом, реактивное увеличение лимфатического узла – лимфаденопатией.
Лимфаденит протекает остро, с характерными для острого процесса симптомами. Пораженный лимфатический узел увеличивается в размерах и становится болезненным. Кожа над поверхностными лимфатическими узлами краснеет, наблюдается локальное повышение температуры.
Первое проявление лимфаденопатии – увеличение лимфоузла, не сопровождающееся болезненностью и другими признаками острого воспалительного процесса.
Поверхностные лимфоузлы сильно затвердевают, при локализации поражения в забрюшинном пространстве диагностика сильно затруднена в силу отсутствия характерных симптомов и невозможности внешнего осмотра. Со временем увеличенный лимфоузел может воспаляться.
Первое проявление лимфаденопатии – увеличение лимфоузла, не сопровождающееся болезненностью и другими признаками острого воспалительного процесса.
Причины заболевания
Забрюшинная лимфаденопатия развивается вследствие попадания в лимфатический узел значительного количества биологических или иных материалов, провоцирующих воспаление. Это могут быть:
- Болезнетворные микроорганизмы и продукты их жизнедеятельности;
- Фрагменты отмерших клеток;
- Инородные твердые частицы;
- Некоторые продукты распада тканей.
Чаще всего внедрение провоцирующего агента происходит на фоне местных воспалительных процессов, острых, подострых или хронических, иногда – при инфекционных заболеваниях общего характера. Проникновение возбудителя возможно при его непосредственном контакте, через лимфу или кровь.
В норме иммунная система справляется с потенциально опасными веществами или частицами.
На фоне патологического процесса в лимфатические узлы патогены поступают в больших количествах. В ответ возрастает количество лимфоцитов и размер лимфоузла увеличивается. Степень увеличения лимфоузла связана с активностью процесса.
По мере прогрессирования основного заболевания в пораженных лимфатических узлах может развиться воспаление с переходом в гнойный процесс.
Скорость прогрессирования лимфаденопатии варьируется в зависимости от интенсивности и длительности воздействия патогенных факторов, а также их количества.
Непосредственной причиной развития забрюшинной лимфаденопатии могут быть:
- Лямблии, токсоплазмы и другие простейшие;
- Гельминты;
- Грибковые инфекции;
- Патогенные бактерии;
- Вирусы.
Лимфаденопатия может развиваться на фоне системных заболеваний соединительной ткани, а также иметь ятрогенное (лекарственное) происхождение.
Увеличение забрюшинных лимфатических узлов может возникать как одно из осложнений мезаденита или часть симптомокомплекса онкологических заболеваний. У детей подобные осложнения могут сопутствовать течению вирусного паротита, краснухи и других детских заболеваний. Клиническая картина может напоминать острый аппендицит.
Абдоминальная лимфаденопатия (увеличение лимфоузлов, расположенных в брюшной полости) может развиться на фоне мезентериального аденита или лимфомы.
Паховая локализация поражения возникает на фоне местных инфекций, в частности, является симптомом ряда заболеваний, передающихся половым путем.
Классификация
По продолжительности и особенностям течения различают:
- Острую;
- Хроническую;
- Рецидивирующую лимфаденопатию.
Любая из форм патологии может быть также опухолевой или неопухолевой.
Дополнительно может использоваться классификация патологического процесса по степени выраженности гиперплазии лимфоузла. Этот критерий используется сравнительно редко, так как нормальные размеры лимфоузлов из разных групп сильно отличаются.
По количеству вовлеченных в патологический процесс лимфатических узлов различают локальную, регионарную и генерализованную формы патологии.
О локальном поражении говорят при увеличении одного лимфоузла. При поражении нескольких лимфатических узлов, расположенных в смежных группах.
Самая тяжелая форма патологии – генерализованная, при которой патологические изменения затрагивают три и более группы лимфоузлов, располагающиеся в разных областях.
Около 70% случаев лимфаденопатии приходится на локальные, развивающиеся на фоне травм и ограниченных инфекционных поражений. Генерализованная форма патологии свидетельствует о серьезных нарушениях функций иммунной системы.
В брюшной полости расположено большое количество лимфатических узлов, которые могут увеличиваться в ответ на патологические процессы, протекающие в организме. Лимфаденопатия брюшной полости – так называется это нарушение. Причем увеличение лимфатических узлов не является самостоятельным заболеванием, а лишь симптомом, указывающим на то, что в организме произошел какой-то серьезный сбой. Само по себе это нарушение должно насторожить каждого человека. Точно выявить причину патологии и подобрать схему терапии может только врач.
В организме человека расположено много лимфатических узлов, которые могут увеличиваться и воспаляться в ответ на различные нарушения. Лимфаденопатией брюшной полости называется увеличение одного или нескольких лимфатических узлов в абдоминальной зоне. Эти лимфоузлы расположены глубоко под кожей, пальпировать их самостоятельно нельзя, поэтому нарушение можно заподозрить по косвенным симптомам. Точно диагностировать патологию, а также болезни, которыми она была вызвана, может только квалифицированный специалист после ряда обследований.
Несмотря на специфику симптомов, лимфаденопатия не всегда опасна. Достаточно часто это нарушение развивается из-за общего снижения иммунитета, вирусных, грибковых и бактериальных заболеваний, устранение которых приводит к нормализации работы лимфатической системы. В то же время лимфоузлы могут увеличиваться на фоне опасных патологий, например, онкологии. В связи с этим не следует пытаться лечить нарушение самостоятельно, важно как можно скорее пройти комплексное обследование.
В МКБ-10 аденопатия забрюшинных лимфоузлов (второе название патологии) не имеет собственного кода. Абдоминальная лимфаденопатия обозначается кодом R59, как и другие формы увеличения лимфатических узлов.
Нарушение может наблюдаться у любого человека. Как правило, причину увеличения абдоминальных лимфатических узлов следует искать среди патологий органов брюшной полости.
Даже незначительное увеличение лимфатических узлов в организме человека является тревожным сигналом, поскольку это свидетельствует о протекании патологического процесса внутри организма. Лимфоузлы своеобразные индикаторы. Попадающие в них болезнетворные агенты вызывают ответную реакцию, повышенную выработку лимфоцитов.
Как говорилось ранее, увеличение лимфоузлов не является болезнью, но хроническое течение воспалительного процесса может привести к развитию тяжелых осложнений. Чаще всего при лимфаденитах наблюдается острое течение заболевания. Пораженный узел становиться больше, пальпация вызывает боль, кожа над поверхность лимфоузла гиперемирована, локально повышается температура. Данные симптомы довольно показательны и требуют немедленного обращения к врачу.
Забрюшинная лимфаденопатия: что это такое и как лечить? Причины проявлении лимфаденопатии брюшной полости
Лимфаденопатия мезентериальных лимфоузлов может быть вызвана различными причинами, включая инфекции, туберкулез, сифилис и ВИЧ, аллергические реакции, системные заболевания, гепатит, панкреатит, заражение паразитами и грибковые заболевания.
В целом, увеличение лимфатических узлов наблюдается при снижении иммунитета, даже при сезонных ОРВИ. Однако, лимфатические узлы брюшной полости могут увеличиваться при наличии патологического очага в соседних органах. Особенно опасными причинами являются злокачественные новообразования кишечника, желудка, печени и других органов, расположенных рядом.
Нарушение часто возникает на фоне инфекционных заболеваний, вызванных вирусами, бактериями или грибками. Особенно часто увеличение лимфатических узлов наблюдается при сифилисе или ВИЧ. Если увеличение узлов продолжается длительное время без других симптомов, рекомендуется сдать анализы на ВИЧ.
Туберкулез может вызывать увеличение лимфатических узлов в грудной клетке, а также в других частях тела, включая брюшную полость. Лимфаденопатия может быть первым симптомом этого заболевания.
Тяжелые пищевые аллергии также могут быть причиной лимфаденопатии брюшной полости. Обычно это наблюдается у детей из-за проникновения аллергена в брюшную полость, например, при пищевой аллергии или контакте с пыльцой, пылью или шерстью животных.
Лимфаденопатию абдоминальной области могут вызывать непереносимость некоторых медикаментов, особенно при длительном приеме различных препаратов.
Ревматоидный артрит, патология соединительной ткани, может проявляться увеличением лимфатических узлов по всему телу, включая брюшную полость. Это хроническое заболевание, которое характеризуется периодами обострения и ремиссии.
Лимфогранулематоз – это злокачественное заболевание, которое проявляется изменением лимфоидной ткани. Первичным симптомом патологии обычно является увеличение шейных лимфоузлов, но в некоторых случаях изменения происходят в брюшных лимфатических узлах. Это опасное заболевание, которое трудно диагностировать на ранних стадиях, но можно обнаружить с помощью инструментальных методов, таких как УЗИ или МРТ.
Лимфаденопатия брюшной полости часто связана с паразитарными инвазиями, вызванными гельминтами или аскаридами. Существует множество паразитарных болезней, которые обозначаются кодами B65-B83 в МКБ-10. Симптомы заражения паразитами могут включать изменение аппетита, общую слабость, потерю веса, проблемы с волосами, кожей и ногтями, нарушения сна, расстройства пищеварения, кожные высыпания и боли в желудке. В тяжелых случаях могут наблюдаться симптомы интоксикации.
Увеличение узлов в абдоминальной области может быть связано с заболеваниями пищеварительной системы, такими как панкреатит. Хронический панкреатит может вызывать лимфаденопатию из-за нарушения метаболических процессов в брюшной полости. Злокачественные новообразования в других органах также могут метастазировать в лимфатическую систему и вызывать увеличение лимфоузлов в брюшной полости.
Симптомы и особенности патологии
Существует два способа распространения поврежденных клеток по организму – через лимфатическую или кровеносную жидкость. Есть также смешанный вариант, но он встречается реже.
Структура тканей остается мягкой и может меняться со временем. При развитии заболевания человек испытывает различные неприятные ощущения:
- необоснованное повышение температуры, которое со временем становится постоянным;
- частые простуды и общие признаки снижения иммунитета;
- головные боли и покраснение кожи в области пораженных узлов;
- увеличение печени;
- неврозы;
- слабость и развитие анемии;
- резкое похудение.
При поражении лимфатических узлов забрюшинного пространства появляются специфические признаки: неясные боли в животе, постоянная диарея, сменяющаяся частыми запорами. Чаще всего метастазы в этих частях лимфатической системы развиваются в результате рака почек, кишечника и других органов ЖКТ, яичников, матки, яичек и простаты у мужчин. Интенсивный процесс метастазирования вызывает болезненные ощущения в спине и пояснице.
Признаки лимфаденопатии брюшной полости проявляются в зависимости от причин возникновения данного состояния, то есть инфекционный агент может отличаться.
Главным симптомом является увеличение лимфатических узлов, но внешне заметить поражение брюшной полости сложно, поэтому следует обратить внимание на другие признаки.
- Слабость и быстрая утомляемость;
- Сыпь, крапивница и другие поражения кожи;
- Признаки простуды, такие как кашель и лихорадка;
- Тошнота и рвота;
- Боли в животе;
- Увеличенная ночная потливость;
- Уменьшение веса;
- Расширенная селезенка и печень;
- Изменения внутренней поверхности брюшной полости, которые обнаруживаются при рентгенографии или ультразвуковом исследовании.
Симптомы лимфаденопатии зависят от степени поражения. Острая форма характеризуется покраснением, отеком и сильными болевыми ощущениями при пальпации. Участок с увеличенными лимфатическими узлами опухает. Рецидив имеет те же признаки. Хроническая форма имеет менее выраженные симптомы, и болезненность может отсутствовать.
Изменения в брюшной полости могут быть достоверно диагностированы с помощью компьютерной томографии, которая объединяет рентген и УЗИ.
Диагностика
Первичный осмотр проводится терапевтом, который затем выписывает пациенту направления на дополнительные обследования. Врач ставит диагноз на основе результатов обследования, но в некоторых случаях может направить пациента к другому специалисту, в зависимости от причины увеличения лимфоузлов.
Для определения причины увеличения лимфоузлов необходимо провести следующие обследования:
- физикальный осмотр;
- общий и биохимический анализы крови (для исключения инфекционных процессов);
- анализ кала (для исключения внутренних патологий ЖКТ);
- УЗИ и МРТ брюшной полости (для визуализации изменений в лимфоузлах).
На основе результатов анализов и исследования внутренних органов врач разрабатывает схему терапии, учитывая причину увеличения лимфоузлов.
Для выявления опухоли в лимфоузлах брюшной полости необходимо пройти несколько диагностических процедур. Основным методом подтверждения онкологического процесса является гистологическое исследование биоматериала, взятого из потенциально пораженного узла. Однако, взятие ткани возможно только при доступе к ней без сложного инвазивного вмешательства.
Также может быть назначены дополнительные инструментальные процедуры, такие как компьютерная и магнитная томография, УЗИ. При обнаружении патологического процесса учитывается количество поврежденных лимфоузлов. При легкой степени повреждения их количество составляет 3, при средней – до 9, при тяжелой – 10 и более элементов.
Медикаментозное лечение
Лимфаденопатия брюшной полости указывает на наличие нескольких заболеваний, которые требуют вмешательства онкологов, эндокринологов и инфекционистов.
Перед назначением лечения необходимо провести обследование пациента:
- Подробно изучить его медицинскую историю (включая травмы и предыдущие заболевания);
- Осмотреть и прощупать лимфатические узлы с описанием их состояния;
- Провести необходимые диагностические исследования (ультразвуковое исследование, компьютерная томография, рентген);
- Взять анализы мочи и крови.
Только после определения причины увеличения лимфатических узлов можно начать лечение лимфаденопатии. После излечения основного заболевания симптомы исчезают. В большинстве случаев медицинские препараты оказывают положительный эффект и размеры лимфоузлов уменьшаются.
Лимфаденопатия лечится различными группами лекарств, в зависимости от основного заболевания:
- Бактериальные инфекции лечатся антибиотиками;
- Вирусные заболевания требуют противовирусных препаратов;
- Противовоспалительные препараты назначаются для снятия воспаления, лихорадки и боли;
- Для снятия спазмов и болевого синдрома используются обезболивающие препараты и спазмолитики;
- Курс иммуномодуляторов назначается для быстрого восстановления организма, укрепления сосудов и предотвращения рецидивов;
- При обнаружении злокачественной опухоли, подтвержденной биопсией, проводится химиотерапия и радиотерапия;
- Такая же терапия применяется при других заболеваниях, таких как болезнь Ходжкина или неходжкинская лимфома;
- Если лечение не дает положительного результата, может потребоваться хирургическое удаление лимфатических узлов;
- Операция также может быть необходима при гнойных очагах.
Помимо лекарственных препаратов, рекомендуется соблюдать диету и ограничить интенсивные физические и психоэмоциональные нагрузки.
Народные методы лечения
Народная медицина не исключает обращение за профессиональной помощью, она может быть эффективна на ранних стадиях и в легких случаях увеличения лимфоузлов. В случае тяжелых заболеваний она может использоваться только в качестве дополнительной терапии.
Наружные методы
В домашних условиях наружные методы включают использование компрессов из натуральных компонентов.
Один из способов – настой из эхинацеи, ромашки или календулы. Готовый настой эхинацеи можно приобрести в аптеке, затем его нужно развести с теплой водой в равных пропорциях. Полученным раствором промокнуть повязку и наложить на воспаленный участок. Таким же образом можно использовать настой ромашки или календулы.
Еще один способ – отвар из корня ежевики. Корень ежевики нужно отварить, процедить воду, пропитать бинт в готовом растворе и сделать компресс.
Третий способ – луковый компресс с дегтем. Луковицу с шелухой нужно запечь в духовке до мягкой консистенции, затем очистить, измельчить и добавить 1 столовую ложку дегтя. Нанести на ткань и приложить к воспаленным участкам на 20 минут. Эту процедуру нужно повторять не ранее, чем через 3 часа.
Такие методы включают в себя также обильное употребление настоев и отваров из натуральных трав и корней.
Например, отвар из корня ежевики. Нужно взять 1 столовую ложку корня и проварить его в кипящей воде (0,5 литра) в течение 10 минут, затем процедить. Принимать по 100 мл перед едой. Этот отвар помогает снять воспаление лимфоузлов и нормализовать работу кишечника.
Еще один пример – отвар из семян тмина. На 250 мл кипятка берется 1 столовая ложка семян тмина и кипятится в течение полчаса. Принимается по 3 столовые ложки 4 раза в день. Этот отвар обладает обезболивающим действием.
И наконец, отвар из корня малины, отростков пихты и меда. Нужно измельчить 500 граммов высушенного корня малины и 500 граммов отростков пихты до состояния порошка. Затем в емкость высыпать смесь, посыпать сахаром и затем покрыть медом. Повторить слои. Настаивать сутки, затем варить на водяной бане 6-8 часов. Остудить, настоять еще двое суток и процедить. Принимать по 1 чайной ложке перед едой.
Профилактика
Лечение аномального состояния лимфоузлов в брюшной полости может быть успешным, если правильно провести диагностику и если пациент стремится к здоровью. Важно прислушиваться к своему организму и не игнорировать проблемы, а также обращаться за консультацией к врачу. Помимо этого, следует придерживаться здорового образа жизни, включающего правильное питание, занятия спортом, соблюдение правил личной гигиены и установление регулярного распорядка дня.
Частые вопросы
Что такое лимфаденопатия брыжеечных лимфоузлов?
Лимфаденопатия брыжеечных лимфоузлов – это увеличение размеров и воспаление лимфоузлов, которые располагаются в области шеи и подчелюстной области.
Какие могут быть причины лимфаденопатии брыжеечных лимфоузлов?
Причины лимфаденопатии брыжеечных лимфоузлов могут быть разнообразными, включая инфекционные заболевания (например, вирусные инфекции, туберкулез), опухоли, аутоиммунные заболевания и другие патологические процессы.
Каковы симптомы лимфаденопатии брыжеечных лимфоузлов?
Симптомы лимфаденопатии брыжеечных лимфоузлов могут включать увеличение размеров лимфоузлов, болезненность при их пальпации, покраснение и отечность кожи в области лимфоузлов, а также сопутствующие симптомы, связанные с основным заболеванием.
Полезные советы
СОВЕТ №1
Обратитесь к врачу для получения точного диагноза и назначения соответствующего лечения. Лимфаденопатия брыжеечных лимфоузлов может быть признаком различных заболеваний, поэтому важно установить их причину.
СОВЕТ №2
Избегайте самолечения и не принимайте антибиотики без рекомендации врача. Неконтролируемое использование антибиотиков может привести к развитию резистентности бактерий и осложнить дальнейшее лечение.
СОВЕТ №3
Следуйте рекомендациям врача относительно дальнейших исследований и обследований. Возможно, вам потребуется пройти дополнительные тесты, чтобы установить причину лимфаденопатии и определить необходимое лечение.